As infecções urinárias são problemas comuns e, muitas vezes, recorrentes. Mas você sabia que, por trás desses episódios, pode existir uma condição silenciosa que aumenta muito os riscos de complicações? Estamos falando do refluxo vesicoureteral, um distúrbio do trato urinário que pode provocar infecções frequentes e até comprometer a função dos rins.
Neste artigo, vamos explicar o que é o refluxo vesicoureteral, como ele interfere na saúde do sistema urinário e por que ele deve ser investigado e tratado o quanto antes.
O que é refluxo vesicoureteral?
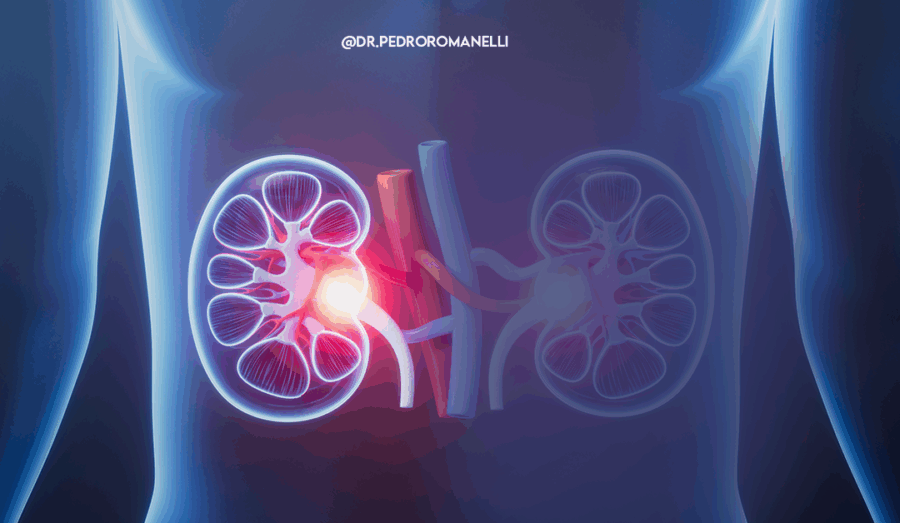
O refluxo vesicoureteral é uma condição em que a urina, ao invés de seguir seu caminho normal da bexiga para fora do corpo, faz o percurso inverso. Ela retorna dos ureteres para os rins, passando pela bexiga. Essa alteração no fluxo urinário é anormal e prejudicial.
Esse refluxo pode acontecer de forma leve ou severa, e costuma ser diagnosticado ainda na infância, mas também pode se manifestar em adultos. Em muitos casos, ele é identificado após repetidos episódios de infecção urinária.
Por que o refluxo é perigoso?
Em um sistema urinário saudável, a urina flui dos rins para a bexiga por meio dos ureteres e, dali, é eliminada. No refluxo vesicoureteral, esse caminho se inverte total ou parcialmente. Quando isso ocorre, a urina que já deveria ter sido eliminada retorna e pode carregar bactérias presentes na bexiga de volta aos rins.
Esse “movimento contrário” favorece a proliferação bacteriana nas vias urinárias superiores e aumenta o risco de infecções como a pielonefrite, uma inflamação séria que compromete os rins.
Entenda a relação entre refluxo e infecções urinárias
A infecção do trato urinário é uma das principais consequências do refluxo vesicoureteral. A seguir, veja como isso acontece:
- A urina parada na bexiga ou que volta aos rins cria um ambiente propício para bactérias se multiplicarem.
- Bactérias presentes na bexiga podem subir pelos ureteres e alcançar os rins com mais facilidade, causando infecções mais severas.
- Episódios repetidos de infecção urinária aumentam o risco de inflamações crônicas e lesões renais permanentes.
Quando a infecção chega aos rins: o que é pielonefrite?
A pielonefrite é uma infecção renal que pode surgir como complicação de uma infecção urinária comum. Nos casos em que o refluxo está presente, esse risco se eleva consideravelmente.
Os sintomas da pielonefrite incluem:
- Dor lombar intensa
- Febre alta
- Calafrios
- Náuseas e vômitos
- Urina com odor forte, turva ou com presença de sangue
Se não for tratada de forma adequada, a pielonefrite pode evoluir para complicações como abscessos renais, sepse (infecção generalizada) e perda de função dos rins.
Danos renais: um risco silencioso
Um dos maiores perigos do refluxo vesicoureteral é o dano renal progressivo. Quanto mais tempo a condição permanece sem tratamento, maiores são as chances de ocorrer:
- Cicatrizes nos rins
- Hipertensão arterial
- Redução na função renal
- Insuficiência renal crônica em estágios mais avançados
É por isso que o diagnóstico precoce é tão importante. Quanto mais cedo o refluxo é detectado, melhores são as possibilidades de evitar complicações sérias.
Como o refluxo vesicoureteral é diagnosticado?
Geralmente, o refluxo é investigado quando há infecções urinárias de repetição, especialmente em crianças ou mulheres jovens. Entre os exames mais utilizados para o diagnóstico estão:
- Ultrassonografia do trato urinário – mostra alterações anatômicas nos rins e bexiga
- Cistouretrografia miccional (CUM) – considerado o principal exame para detectar refluxo. Ele mostra o trajeto da urina durante a micção, revelando se há refluxo para os ureteres
- Urodinâmica – analisa a função da bexiga e ajuda a identificar possíveis causas associadas
Quem está mais vulnerável?
Alguns grupos apresentam maior predisposição ao refluxo vesicoureteral. São eles:
- Crianças pequenas, especialmente meninos nos primeiros meses de vida
- Pacientes com histórico familiar de refluxo ou infecções urinárias
- Mulheres adultas, com episódios frequentes de cistite
- Pessoas com alterações anatômicas ou neurológicas que afetam o controle da bexiga
Opções de tratamento
O tratamento depende do grau do refluxo e da presença ou não de complicações, como infecções renais ou cicatrizes nos rins.
As principais abordagens incluem:
- Acompanhamento clínico
Nos casos mais leves (graus I e II), é possível apenas acompanhar com exames periódicos e medidas preventivas, como aumento da ingestão de água e higiene íntima adequada.
- Uso prolongado de antibióticos em baixas doses
Essa abordagem visa prevenir infecções urinárias enquanto o paciente é acompanhado. É muito comum em crianças.
- Cirurgia
Nos casos mais graves (graus IV e V), ou quando o tratamento clínico não funciona, pode ser indicada a cirurgia de reimplante ureteral, que corrige a falha anatômica que permite o refluxo.
Outra opção é a aplicação de substâncias que atuam como “válvula” para impedir o retorno da urina, feita por via endoscópica.
Prevenção e cuidados diários
Embora nem sempre seja possível prevenir o refluxo vesicoureteral, alguns cuidados ajudam a reduzir os riscos de infecção urinária e a evitar complicações:
- Beba bastante água diariamente
- Urine sempre que sentir vontade, evitando reter a urina por muito tempo
- Pratique boa higiene íntima
- Evite banhos de espuma e produtos que irritem a mucosa genital
- Após evacuar, limpe-se sempre da frente para trás
- Faça exames de rotina e consulte um urologista em caso de sintomas persistentes
Quando procurar um médico?
Se você ou seu filho apresentam infecções urinárias frequentes, febre sem causa aparente, dor lombar ou sangue na urina, é fundamental buscar avaliação especializada. Esses sinais podem indicar refluxo vesicoureteral ou outras alterações no trato urinário que exigem investigação.
O diagnóstico precoce pode evitar problemas sérios no futuro, incluindo danos permanentes nos rins.
Podemos concluir que o refluxo vesicoureteral é uma condição que muitas vezes passa despercebida, mas que pode ter consequências graves se não for identificada e tratada a tempo. Ele facilita o surgimento de infecções urinárias recorrentes e pode comprometer seriamente a saúde dos rins.
Se você tem sintomas urinários frequentes ou tem filhos com infecções constantes, converse com um urologista. Um simples exame pode fazer toda a diferença para preservar sua saúde ou a do seu filho.