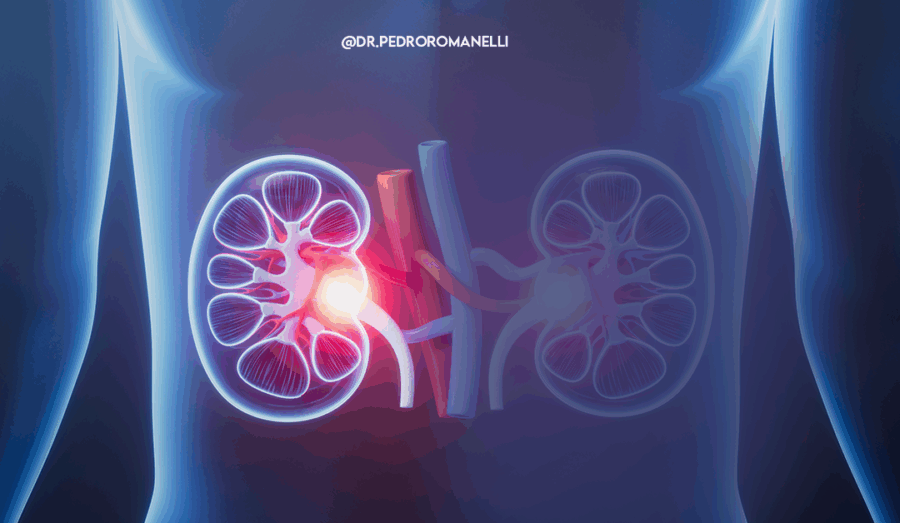
O angiolipoma renal é um tumor benigno que se forma dentro do rim e costuma ser composto por três tipos de tecidos: gordura, vasos sanguíneos e músculo liso. Por não ser canceroso, ele geralmente não representa uma ameaça grave à saúde, mas pode se tornar um problema quando cresce demais ou causa sintomas.
Em muitos casos, o angiolipoma é descoberto por acaso. Isso acontece porque ele, na maioria das vezes, não provoca dor nem altera o funcionamento dos rins. Exames de rotina, como ultrassonografia, tomografia computadorizada ou ressonância magnética, acabam revelando a presença do tumor durante investigações feitas por outros motivos.
Embora seja considerado uma condição benigna, o angiolipoma merece atenção. Ele pode ocorrer de forma isolada, em apenas um rim, ou em ambos. Também pode estar associado a condições genéticas, como a esclerose tuberosa, que favorece o surgimento de múltiplos tumores. Na maioria das pessoas, porém, surge de maneira espontânea, sem qualquer relação hereditária.
Quando pequeno, o angiolipoma não costuma causar nenhum desconforto. Mas à medida que aumenta, pode pressionar estruturas vizinhas e provocar sintomas. A dor na região lombar ou lateral do abdômen é um dos sinais mais comuns, especialmente quando há sangramento dentro do tumor. Outro indício é a presença de sangue na urina, que pode ser visível ou detectado apenas em exames laboratoriais. Em casos mais graves e raros, o rompimento de vasos sanguíneos dentro do tumor pode causar hemorragias internas importantes, com dor súbita e queda de pressão arterial.
Apesar de assustador, esse tipo de complicação é incomum. O mais importante é acompanhar a evolução do tumor com exames periódicos, principalmente quando ele tem mais de quatro centímetros. Essa medida é usada como referência porque tumores maiores apresentam risco maior de sangramento. Além do tamanho, outros fatores também influenciam na conduta médica, como o crescimento rápido da lesão, o surgimento de sintomas e a presença de múltiplos tumores.
O tratamento do angiolipoma renal depende do quadro de cada paciente. Quando o tumor é pequeno, assintomático e estável, o acompanhamento com exames regulares é suficiente. O objetivo é apenas monitorar seu comportamento ao longo do tempo e intervir apenas se houver sinais de complicação. Já nos casos em que o angiolipoma é volumoso ou provoca sintomas, o médico pode indicar procedimentos minimamente invasivos, como a embolização, uma técnica que bloqueia o fluxo de sangue para o tumor, fazendo com que ele reduza de tamanho e diminuindo o risco de sangramento.
Em situações mais específicas, quando o tumor é grande, está crescendo rapidamente ou há dúvida diagnóstica, a remoção cirúrgica pode ser a melhor opção. Sempre que possível, os cirurgiões procuram preservar o máximo do tecido renal saudável, garantindo que o rim continue funcionando bem após o procedimento.
O prognóstico para quem tem angiolipoma renal é, na maioria dos casos, excelente. Trata-se de um tumor benigno, de crescimento lento e que pode ser controlado com acompanhamento adequado. O mais importante é que o diagnóstico seja feito corretamente, diferenciando o angiolipoma de outros tipos de tumores renais, como o carcinoma, que é maligno. Por isso, exames de imagem e, em alguns casos, análises complementares são essenciais para confirmar o diagnóstico e orientar o tratamento.
Em resumo, descobrir um angiolipoma renal não deve ser motivo de pânico. Com acompanhamento médico e exames periódicos, é possível manter o controle da situação e evitar complicações. No entanto, é fundamental não ignorar sintomas como dor persistente, sangue na urina ou sensação de massa abdominal. O diagnóstico precoce e a avaliação com um urologista são o caminho mais seguro para preservar a saúde renal e garantir tranquilidade ao paciente.