Pedra nos rins (ou cálculo renal) é uma condição comum, mas muitas vezes subestimada. Muitos pacientes só percebem o problema quando a dor já se torna insuportável – e o atendimento médico urgente é necessário. Mas o corpo costuma dar sinais antes disso. O problema é que esses sinais nem sempre são óbvios ou fáceis de relacionar com os rins.
Neste artigo, vamos falar sobre os primeiros sintomas que muita gente ignora, explicar por que a pedra se forma e o que fazer para tratar e prevenir novos episódios. Afinal, quando o assunto é cálculo renal, informação é alívio – e, muitas vezes, prevenção.
O que são pedras nos rins?
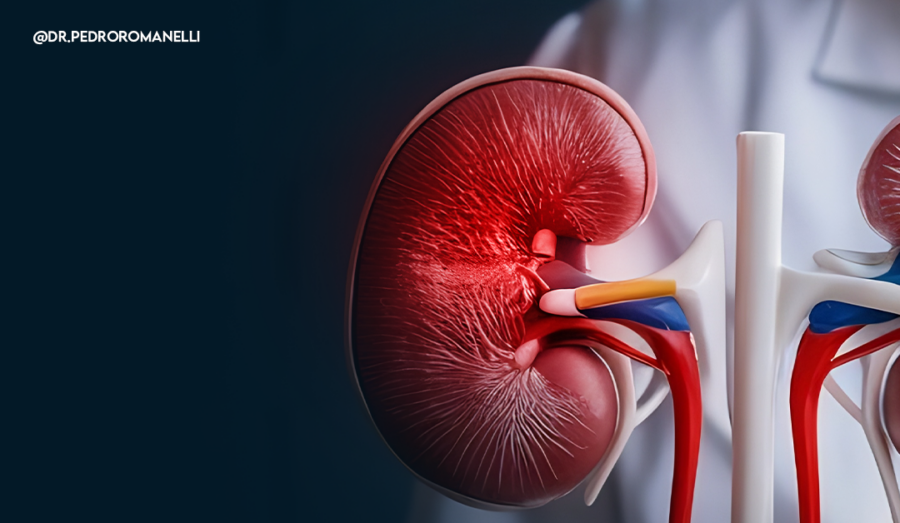
A pedra nos rins, também chamada de cálculo renal ou litíase urinária, é uma massa sólida formada por cristais que se acumulam no trato urinário. Ela pode se originar nos rins, nos ureteres (canais que ligam os rins à bexiga) ou até mesmo na bexiga.
Esses cristais se formam a partir de substâncias presentes na urina, como cálcio, ácido úrico, oxalato e fosfato. Quando a concentração dessas substâncias está alta e a hidratação é baixa, a urina se torna mais propensa a formar depósitos sólidos.
Por que ela aparece?
Vários fatores podem aumentar o risco de desenvolver pedra no rins:
- Baixa ingestão de água
- Consumo excessivo de sal, proteína animal ou alimentos ricos em oxalato (como espinafre, chocolate e nozes)
- Histórico familiar
- Distúrbios metabólicos
- Infecções urinárias frequentes
- Uso de certos medicamentos
- Doenças como gota ou hiperparatireoidismo
Os primeiros sinais que ninguém te conta
Quando falamos em pedra nos rins, o que logo vem à cabeça é aquela dor aguda e intensa, a famosa cólica renal. Mas antes de chegar a esse ponto, o corpo costuma avisar que algo está errado.
Veja abaixo os primeiros sinais que muitas pessoas ignoram, mas que podem indicar o início da formação de cálculos:
- Dor lombar ou abdominal leve e recorrente
Pode parecer apenas uma dor muscular, um “peso” nas costas ou nas laterais do abdômen. Essa dor é intermitente e costuma ser ignorada, especialmente por quem passa muito tempo sentado ou pratica atividade física intensa.
- Cólicas leves ou sensação de pressão
Algumas pessoas sentem cólicas que não chegam a ser incapacitantes, mas vêm acompanhadas de desconforto abdominal, sensação de peso ou estufamento. É um sinal precoce de que o sistema urinária está trabalhando com dificuldade.
- Náuseas e vômitos sem causa aparente
Quando os rins estão sobrecarregados ou inflamados, o corpo pode responder com náuseas. Se vier acompanhada de dor lombar, acenda o alerta.
- Ardência ao urinar
Sentir dor, queimação ou desconforto ao urinar pode indicar que uma pedra está se movimentando no trato urinário ou causando irritação na mucosa.
- Sangue na urina (mesmo que em pequena quantidade)
A urina rosada, avermelhada ou com presença de pequenos traços de sangue pode indicar que uma pedra está ferindo o canal urinário. Mesmo que isso ocorra uma única vez, é essencial investigar.
- Urina turva ou com odor forte
Alterações na cor, consistência ou cheiro da urina podem ser sinais de infecção ou inflamação. Também indicam que a composição química da urina está alterada – o que favorece a formação de cálculos.
- Aumento da frequência urinária
Urinar muitas vezes ao dia, mesmo sem ingerir muito líquido, pode ser um sinal de irritação do trato urinário por um pequeno cálculo.
Por que é importante reconhecer esses sinais cedo?
Quando mais cedo você identificar que algo está fora do normal, maior a chance de intervir antes que a dor se torne incapacitante.
Uma pedra pequena pode ser eliminada naturalmente com aumento da ingestão de líquidos e acompanhamento médico. Já uma pedra maior pode exigir medicação, internação ou até cirurgia. Reconhecer os sinais precoces pode evitar um sofrimento desnecessário e complicações mais graves, como infecções ou obstruções renais.
Quando procurar um médico?
Procure atendimento se você:
- Sentir dor nas costas ou na lateral do abdômen sem causa clara
- Apresentar sangue na urina
- Tiver febre, náuseas ou vômitos frequentes
- Urinar com dor ou notar mudanças na urina (cor, cheiro, espuma)
- Já teve pedra nos rins anteriormente
Como é feito o diagnóstico?
O diagnóstico de pedra nos rins pode ser feito por meio de:
- Exame de urina: identifica sangue, infecção ou cristais
- Ultrassonografia abdominal: detecta a presença de cálculos
- Tomografia computadorizada: o exame mais sensível para localizar pedras e avaliar tamanho e localização
- Raio-X ou urografia: podem complementar o diagnóstico, em alguns casos.
E o tratamento?
O tratamento depende do tamanho, tipo e localização da pedra:
- Pedras pequenas: geralmente eliminadas espontaneamente com aumento de ingestão de água e uso de medicamentos para dor e relaxamento dos músculos urinários.
- Pedras médias ou grandes: podem exigir procedimentos como litotripsia (quebra da pedra por ondas de choque), ureteroscopia ou cirurgia minimamente invasiva.
- Casos mais graves: em que há infecção, obstrução ou comprometimento renal, pode ser necessário internação hospitalar imediata.
Como prevenir?
A melhor maneira de evitar novos episódios é entender o que causou a formação de pedra e adotar hábitos saudáveis:
- Beba bastante água (pelo menos 2 a 3 litros por dia)
- Reduza o consumo de sal, carnes vermelhas e alimentos ultraprocessados
- Consuma frutas e vegetais ricos em potássio e magnésio
- Evite exagero em alimentos ricos em oxalato, como chocolate, espinafre, beterraba e nozes
- Mantenha o peso corporal saudável
- Faça acompanhamento regular com seu médico, especialmente se já teve cálculo renal
Convivendo com o medo da dor: o impacto emocional da pedra nos rins
Embora a dor física seja o sintoma mais marcante, o impacto emocional da pedra nos rins também merece atenção. O medo de novas crises, a insegurança com a alimentação e a frustração com os cuidados podem causar estresse, ansiedade e até insônia.
É comum que pacientes que já sofreram crises fortes desenvolvam um receio constante que “a qualquer momento a dor volte”. Por isso, o acompanhamento médico e a orientação nutricional devem vir acompanhados de acolhimento psicológico e escuta ativa.
Podemos concluir que a pedra nos rins pode parecer um problema simples, até que ela apareça. E quando aparece, é um lembrete doloroso que o corpo precisa ser ouvido com atenção.
Não espere pela cólica intensa para procurar ajuda. Dor leve nas costas, urina diferente, náuseas persistentes: tudo isso pode ser sinal de que algo não vai bem com os seus rins.
Informação é poder. E quando falamos de saúde, também é prevenção.
Se você identificou algum desses sinais, agende uma consulta com um especialista. Quanto antes o problema for investigado, maiores as chances de evitar crises e garantir a saúde dos seus rins.