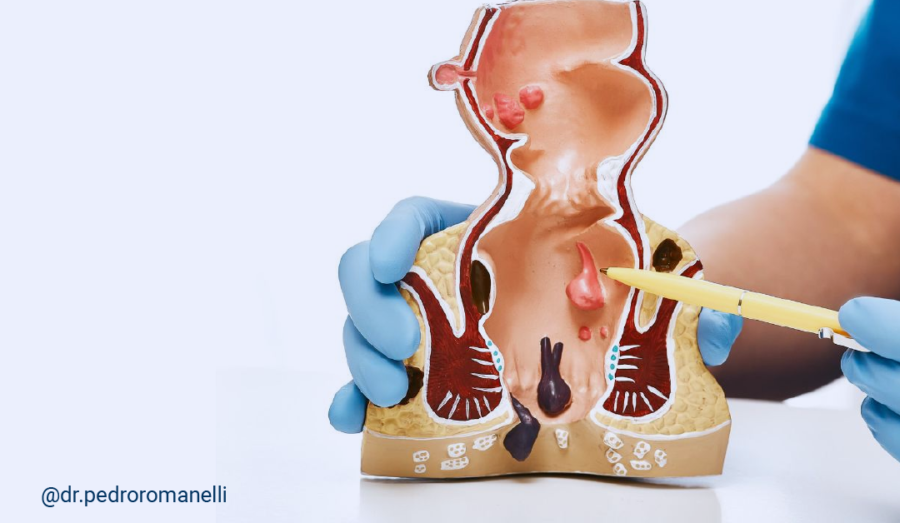
O câncer de próstata é o tipo de câncer mais comum entre os homens, excluindo-se os tumores de pele não melanoma. Apesar de frequente, trata-se de uma doença com excelentes perspectivas de tratamento, especialmente quando diagnosticada precocemente. O grande desafio, portanto, não é apenas identificar o tumor, mas compreender que cada diagnóstico abre um leque de possibilidades terapêuticas que devem ser individualizadas conforme o estágio da doença, a idade, o estado geral do paciente, sua qualidade de vida e seus objetivos pessoais.
A medicina atual nos oferece múltiplos caminhos para tratar o câncer de próstata, desde abordagens conservadoras até terapias combinadas altamente avançadas. Este texto apresenta, de forma clara e abrangente, as principais opções e quando cada uma delas é indicada.
Entendendo o diagnóstico: por que um mesmo problema exige soluções diferentes?
O câncer de próstata não é uma doença homogênea. Ele pode:
- evoluir de maneira muito lenta ou extremamente agressiva;
- permanecer localizado na próstata ou se disseminar para ossos e linfonodos;
- ser detectado por alterações do PSA, por toque retal ou investigação de sintomas.
Por isso, após o diagnóstico inicial (geralmente por biópsia guiada), ocorre um processo chamado estadiamento, que busca entender:
- onde está o tumor,
- qual seu grau de agressividade (Gleason/ISUP),
- qual sua extensão,
- e qual o risco de progressão.
É esse conjunto de informações que orienta a escolha terapêutica.
- Vigilância ativa: quando o melhor tratamento é observar com responsabilidade
A vigilância ativa não significa “ignorar” o câncer. Pelo contrário: é uma estratégia indicada para tumores de baixo risco, muito pequenos e pouco agressivos. A ideia é:
- monitorar exames periodicamente (PSA, ressonância, biópsias);
- intervir somente se houver sinais de progressão.
Isso evita tratamentos desnecessários que poderiam impactar a continência urinária e função sexual, preservando a qualidade de vida do paciente.
É indicada principalmente para: homens com câncer de próstata de baixo risco, idade avançada ou comorbidades importantes, e tumores que apresentam baixo potencial de evolução.
- Cirurgia (Prostatectomia Radical): removendo o tumor pela via definitiva
A prostatectomia radical consiste na retirada completa da próstata e, em muitos casos, das vesículas seminais e linfonodos próximos. Pode ser realizada por:
- cirurgia aberta,
- laparoscopia,
- ou tecnologia robótica, hoje muito difundida devido à precisão e recuperação mais rápida.
Quando é indicada?
- Tumores localizados ou localmente avançados, quando o paciente tem boas condições clínicas e expectativa de vida longa.
- Casos em que se deseja uma abordagem curativa de forma direta.
Possíveis benefícios:
- Controle completo da doença quando o tumor está restrito à próstata
- Avaliação detalhada do material cirúrgico, auxiliando decisões posteriores.
Possíveis efeitos colaterais:
- Incontinência urinária (geralmente transitória).
- Disfunção erétil, variável conforme técnica, idade e anatomia.
Com técnicas modernas de preservação neural, muitos pacientes recuperam função urinária e sexual ao longo dos meses.
- Radioterapia: tratamento eficaz sem necessidade de cirurgia
A radioterapia destrói as células tumorais utilizando radiação ionizante e é dividida em duas modalidades principais:
Radioterapia Externa (RTx)
Feita com máquinas avançadas que direcionam a radiação ao tumor com altíssima precisão (IMRT, IGRT, VMAT).
Indicada para:
- Tumores localizados (como alternativa à cirurgia).
- Pacientes que não desejam ou não podem operar.
- Situações em que se deseja complementar o tratamento após cirurgia (radioterapia adjuvante ou de resgate).
Vantagens:
- Não requer incisão cirúrgica.
- Ótimo controle tumoral.
Possíveis efeitos:
- Sintomas urinários temporários, alterações intestinais leves, fadiga.
Braquiterapia (Radioterapia Interna)
Consiste na colocação de pequenas fontes radioativas diretamente dentro da próstata, levando radiação intensa ao tumor e poupando tecidos ao redor.
Pode ser:
- Baixa taxa de dose (LDR) – sementes permanentes.
- Alta taxa de dose (HDR) – cateteres temporários.
Indicada para:
- Tumores de baixo e intermediário risco.
- Em combinação com radioterapia externa em casos mais agressivos.
Vantagens:
- Procedimento rápido.
- Excelente preservação de continência e função sexual em muitos casos.
- Hormonioterapia: controlando o combustível do câncer
A testosterona funciona como um “combustível” para o câncer de próstata. A hormonioterapia atua reduzindo ou bloqueando a ação desse hormônio.
Pode ser utilizada em:
- Tumores localmente avançados combinados com radioterapia.
- Doença metastática (ossos, linfonodos, outros órgãos).
- Recorrência após cirurgia ou radioterapia.
Opções incluem:
- Bloqueio androgênico total,
- Agonistas e antagonistas de LHRH,
- Antiandrogênios modernos (como enzalutamida, abiraterona).
Objetivo:
- Controlar a doença, desacelerar sua progressão e aumentar a sobrevida.
Em casos avançados, a hormonioterapia costuma ser a base do tratamento, às vezes combinada com quimioterapia ou terapias alvo.
- Terapias combinadas: quando unir forças aumenta as chances de cura
Cada vez mais, estudos mostram que combinações terapêuticas oferecem melhores resultados em determinados estágios, como:
- Radioterapia + hormonioterapia
- Cirurgia + radioterapia de resgate
- Hormonioterapia + quimioterapia em doença metastática
- Hormonioterapia + terapias-alvo
Essas combinações são definidas conforme:
- agressividade do tumor,
- carga tumoral,
- metástases,
- idade e perfil do paciente.
O objetivo pode ser curar (em tumores localizados) ou controlar a doença por muitos anos, preservando qualidade de vida.
- E quando há metástase?
A doença metastática não significa ausência de tratamento. Pelo contrário: hoje existem terapias extremamente avançadas que permitem:
- controle prolongado da doença,
- redução de sintomas,
- manutenção da qualidade de vida,
- e aumento significativo da sobrevida.
Além da hormonioterapia e quimioterapia, pacientes podem receber terapias-alvo, radiofármacos ou abordagens direcionadas conforme mutações genéticas específicas.
O cuidado é sempre individualizado.
Um mesmo diagnóstico, muitas possibilidades de tratamento
O câncer de próstata deixou de ser visto como uma doença de “uma única solução”. Hoje, falamos em medicina personalizada, em que cada paciente recebe um plano terapêutico baseado no que é melhor para sua saúde, seu prognóstico e sua qualidade de vida.
A boa notícia é clara: quanto mais cedo o diagnóstico, mais opções temos e melhores são os resultados.
Por isso, cuidar da saúde, manter exames em dia e procurar avaliação especializada é fundamental.