O Urolift é um novo tratamento para a próstata aumentada, condição que é uma realidade para parcela significativa dos homens com mais de 50 anos, quando as células dessa glândula começam a se multiplicar de maneira anormal.
Em parte dos casos, o aumento do tamanho da próstata não traz sintomas significativos e o homem sente poucas mudanças além da diminuição do jato de urina. Entretanto, outros podem passar por uma queda na qualidade de vida causada pela por dificuldades na hora de urinar, sangramentos, retenção de urina e infecções de repetição na bexiga, uretra e próstata.
Em casos como esses, a intervenção médica é fundamental para minimizar o desconforto e prevenir problemas mais sérios, como o desenvolvimento de infecções resistentes e até mesmo cálculos na bexiga.
Geralmente, o tratamento inicial é feito com medicamentos, que buscam relaxar a musculatura ou inibir o crescimento da próstata. Caso essa abordagem não seja bem sucedida, é a hora de investir em técnicas como a cirurgia, que é muito segura e pode ser feita de maneira minimamente invasiva. Se você quiser saber mais sobre esse tratamento, confira esse post aqui.
Contudo, o foco de hoje é um tratamento inovador que chegou recentemente ao Brasil: o Urolift.
Entenda como funciona o Urolift e quais são suas vantagens
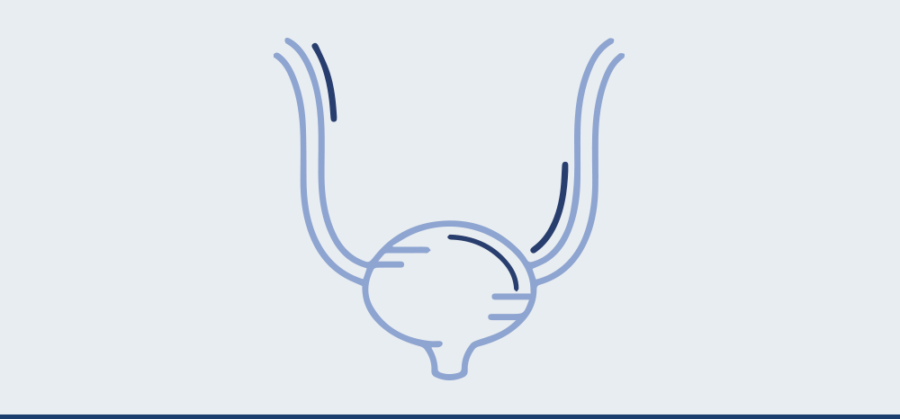
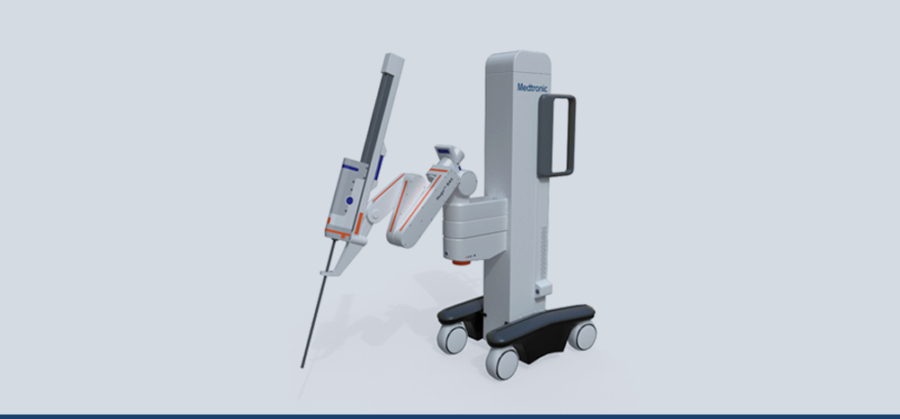
O Urolift é um procedimento minimamente invasivo que pode ser descrito como o grampeamento da próstata. Neste método, pequenos implantes são utilizados para levantar e fixar a próstata longe da passagem da urina, o que diminui drasticamente os sintomas da hiperplasia prostática benigna.
Na prática, isso significa que não são feitos cortes ou remoção do tecido prostático, ou aquecimento do mesmo.
Para além de seu caráter minimamente invasivo, com recuperação rápida e alta no mesmo dia do procedimento, uma das principais vantagens do Urolift é evitar o uso de medicação e manter a ejaculação. Isso é muito importante, principalmente, para os pacientes jovens.
Nos Estados Unidos, o Urolift é feito somente com anestesia local, mas, no Brasil, os médicos têm utilizado a sedação para deixar o paciente mais confortável, já que o acesso à próstata é feito pela uretra. Inclusive, não é necessário usar sonda para urinar depois do procedimento.
Para quem o Urolift é indicado?
Esse tratamento foi aprovado pela Food And Drug Administration já há alguns anos. Recentemente, teve sua indicação expandida para próstatas com até 100 gramas. Isso significa que o Urolift não é indicado para homens com a próstata muito grande.
Homens com infecções no trato urinário ou qualquer outra condição que possa impedir a inserção do dispositivo pela uretra também não são bons candidatos ao Urolift.
Vale ressaltar que, apesar de trazer inovações e vantagens, o Urolift não é tão efetivo quanto a cirurgia para hiperplasia prostática benigna, porque aproximadamente 12% dos pacientes precisam refazer o tratamento.