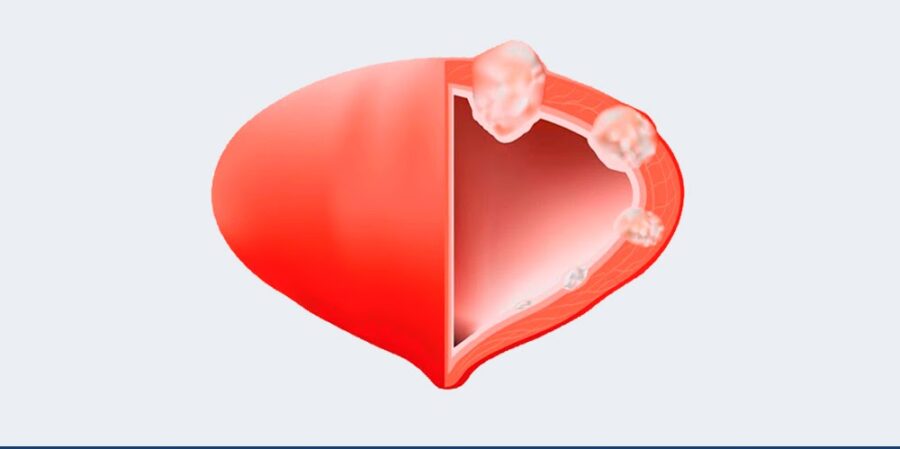
Para diagnosticar o câncer de bexiga, geralmente realizamos um exame chamado cistoscopia, em que inserimos um instrumento fino e flexível pela uretra do paciente. O cistoscópio é equipado com uma microcâmera. Então, o exame possibilita enxergar toda essa estrutura até chegar na bexiga.
Apesar de ser considerado efetivo, esse método tem custo elevado e causa muito desconforto ao paciente, motivo pelo qual é solicitado por último, para confirmar a suspeita do diagnóstico. Frequentemente, após o tratamento da doença, a pessoa precisa realizar cistoscopias regularmente, o que acaba impondo ainda mais sofrimento a alguém que já enfrentou muitas dificuldades para vencer o câncer.
Para superar esses e outros desafios relacionados ao câncer de bexiga, uma startup de São Carlos (SP) desenvolveu um kit de diagnóstico rápido, simples, não invasivo e de baixo custo capaz de identificar o câncer de bexiga e auxiliar na detecção e acompanhamento da doença.
A iniciativa foi desenvolvida por meio de um projeto apoiado pela Fundação de Amparo à Pesquisa do Estado de São Paulo, no âmbito do Programa Pesquisa Inovativa em Pequenas Empresas (PIPE).
Como o novo teste para câncer de bexiga funciona
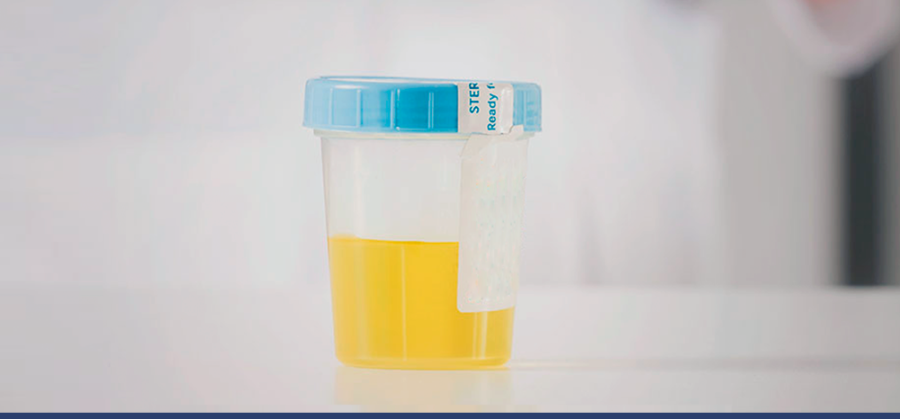
O teste funciona por meio da coleta da urina normalmente, como qualquer outro exame laboratorial. Depois de ser misturada à outra solução, uma mudança de cor e aspecto da urina indica que o paciente tem câncer de bexiga.
Isso é possível porque o teste conta com anticorpos capazes de identificar assinaturas moleculares (biomarcadores) do câncer de bexiga que acabam saindo na urina.
Além disso, os pesquisadores desenvolveram um outro modelo de teste parecido com os testes de gravidez disponíveis na farmácia. A ideia é que ele custe cerca de R$ 20 e possa indicar rapidamente se o paciente tem ou não a doença, mas o protótipo ainda está sendo aprimorado.
Vale ressaltar, entretanto, que nenhum dos dois testes desenvolvidos pela startup será capaz de substituir a cistoscopia, mas sim ajudar a identificar o tumor em estágios iniciais e evitar que o paciente passe por um exame caro e desconfortável desnecessariamente.
Afinal, para desenvolver o melhor plano de tratamento, é necessário saber qual o tamanho do tumor, seu estágio e entender melhor a sua morfologia. Além de possibilitar a visualização do crescimento maligno, a cistoscopia possibilita a coleta de material para biópsia.
De acordo com os pesquisadores, um dos objetivos é evitar a retirada desnecessária da bexiga, a cistectomia. Quando o tumor é identificado em estágios muito iniciais, esse tipo de procedimento pode não ser necessário para que o paciente seja curado.
Embora a cirurgia de remoção da bexiga esteja cada vez mais moderna, especialmente com a cirurgia robótica, a preservação do órgão por meio de um diagnóstico precoce é uma excelente notícia para os pacientes! Além disso, poder realizar o acompanhamento de pacientes oncológicos com um teste não invasivo também poderá poupá-los de muito desconforto.